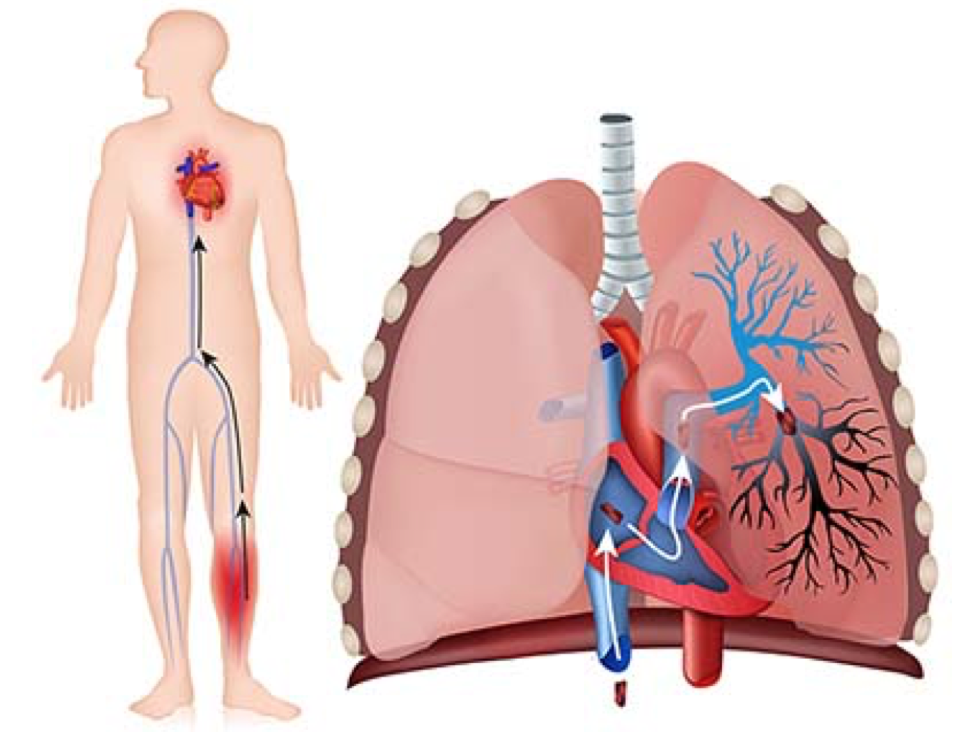
Se puede definir como proceso patológico en el que un trombo o embolo se aloja en el árbol vascular pulmonar y provoca una oclusión o taponamiento de una parte o de forma completa en el flujo arterial distal.
El origen de los embolos es de acuerdo a la materia de la que se compone, puede ser sólido (como en el caso de la Trombosis Venosa Profunda), líquido o gaseoso.
El origen más común de los embolos es la trombosis venosa profunda (TVP). Normalmente la formación de dichos embolos viene de vasos ileofemorales, venas subclavias (por ejemplo, en pacientes oncológicos con un Catéter Venoso Central) o de las venas axilares (pacientes con lesiones endoteliales y predisposición a la formación de coágulos).
Sin embargo, la tromboembolia pulmonar no es una patología que se desarrolle en cualquier individuo, existe una serie de factores de riesgo y predisponentes de la enfermedad, relacionados tanto con el paciente como con el contexto en el que vive.
- Factores de riesgo fuertes:
- Fractura de cadera o miembro pélvico
- Reemplazo de cadera o rodilla
- Cirugía mayor
- Trauma mayor
- Lesión de la médula espinal
- Factores de riesgo moderados
- Cirugía artróstopica de rodilla
- Catéteres venosos centrales
- Quimioterapia
- Falla cardíaca o respiratoria crónica
- Tumores malignos
- Terapia anticonceptiva oral
- EVC paralítico
- Embarazo/puerperio
- Embolismo previo
- Trombofilia
- Factores de riesgo débiles
- Reposo en cama por más de 3 días
- Reposo prolongado
- Edad
- Obesidad
- Venas varicosas
De acuerdo a la fisiopatología, la oclusión del flujo sanguíneo provoca que los tejidos y células sufran isquemia. Si la isquemia se prolonga lleva a la muerte del tejido o daño irreversible conocido como necrosis.
La principal causa al sufrir una trombosis, se relaciona con la trombofilia, es decir aquella condición que hace más probable la formación de trombos arteriales o venosos.
Esta situación puede ser hereditaria, adquirida, pueden ser propia del sistema de coagulación o de la deficiencia de antitrombina.
Virchow postuló tres condiciones predisponentes para la enfermedad tromboembólica venosa. Al existir una alteración en algunos de los componentes, se desencadena un estado protrombótico.
Las manifestaciones clínicas son sumamente variadas, por lo que es de vital importancia la historia clínica y la identificación temprana de los factores de riesgo en el paciente.
De acuerdo a lo más común la TEP puede presentarse en tres grupos:

Bibliografía
De acuerdo a lo más común la TEP puede presentarse en tres grupos:
- Disnea aislada
- Dolor pleurítico y hemoptsis
- Colapso respiratorio
Comunmente el paciente presenta disnea, tos, palpitaciones, dolor torácico o pleurítico, ansiedad, taquicardia y taquipnea, derivados.
La disnea es asociada con una TEP mayor por la obstrucción con un coágulo en porciones proximales de la vasculatura pulmonar, en cambio la TEP periférica produce un infarto pulmonar, manifestandose con el dolor pleuritico y la irritación pleural o incluso dolor retroesternal.
En cuanto a la exploración física, los hallazgos están relacionados con la gravedad de la TEP.
En algunas ocasiones la primer manifestación es la asistolia resistente al tratamiento.
De acuerdo a un estudio realizado por Pollack y colaboradores en 2011 se determinó la frecuencia de los signos y síntomas de la TEP, siendo los más frecuentes la disnea, el dolor torácico, signos de TVP y tos.
Para el abordaje diagnóstico se utiliza la escala de Wells con base en pruebas de probabilidad clínica, se muestra a continuación.

Además de complementarse con algunas pruebas como:
- Angiografía pulmonar por tomografía computarizada
- Angriografía por resonancia magnética
- Gammagrafía pulmonar de ventilación/perfusión.
- Rayos X
- Electrocardiograma
- Ecocardiograma
- Ecografía venosa
- Pruebas de laboratorio y marcadores biológicos.
Dentro del tratamiento es importante destacar el
nivel preventivo sobre todo en aquellos pacientes que presentan diversos
factores de riesgos.
Las alternativas del tratamiento son la heparina no
fraccionada y las de bajo peso molecular, teniendo como objetivo evitar la
evolución a un cuadro de TEP fatal.
Al tener la sospecha de embolia pulmonar se debe
iniciar terapia de anticoagulación, administrar oxígeno en caso de hipoxemia,
analgesia en caso de presentar dolor pleurítico.
Bibliografía
Machado Villarroel, L., & Dimakis
Ramirez, D. A. (2017). Enfoque diagnóstico de la tromboembolia pulmonar. Medigraphic.
Majluf Cruz, A., & Espinoza Larrañaga, F. (2007).
Fisiopatología de la trombosis. Medigraphic.
Morales Blanhir, J. E., Salas Pacheco, J. L., &
Rosas Romero, M. d. (2011). Diagnóstico de tromboembolia pulmonar. Archivos
de Cardiología de México.
Villagómez Ortiz, A. d., Hernández Silva, S., Castro
Aldama, M. S., & Maxil Sánchez, A. (2005). Tromboembolia pulmonar. Medigraphic.





No hay comentarios:
Publicar un comentario